[프라임경제] 다제내성균 확산이 가속화되는 가운데 한국의 항생제 신약 도입 수준이 아시아 주요 국가 대비 크게 뒤처진 것으로 나타났다. 최근 15년간 승인된 항생제 신약 가운데 국내에서 실제 사용 가능한 약제는 2개에 그쳐, 조사 대상국 중 최하위권에 머물렀다.
다제내성균은 여러 항생제에 대한 내성으로 치료가 어려워, 새로운 항생제 개발과 신속한 도입이 필수적인 분야로 꼽힌다. 특히 하나의 신약으로 모든 다제내성균을 치료할 수 없는 만큼, 다양한 항생제 치료 옵션 확보가 중요하다는 지적이다.
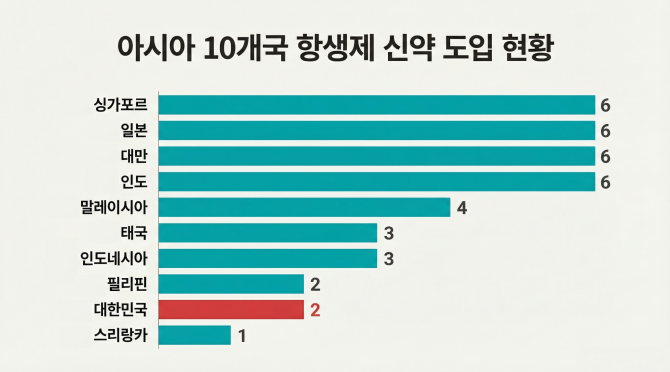
허경민 삼성서울병원 감염내과 교수와 이영호 중앙대병원 감염내과 교수 연구팀은 아시아태평양감염재단 산하 항생제 내성 감시 네트워크인 아시아 연합(ANSORP)과 공동으로 아시아 10개국의 항생제 신약 도입 현황을 분석한 결과, 이같은 사실이 확인됐다고 13일 밝혔다.
연구에 따르면 최근 15년간 미국 식품의약국(FDA)의 승인을 받은 항생제 신약 22개 가운데, 2025년 기준 아시아 10개국에서 실제 사용 가능한 약제는 국가별 평균 3.5개에 불과한 것으로 나타났다.
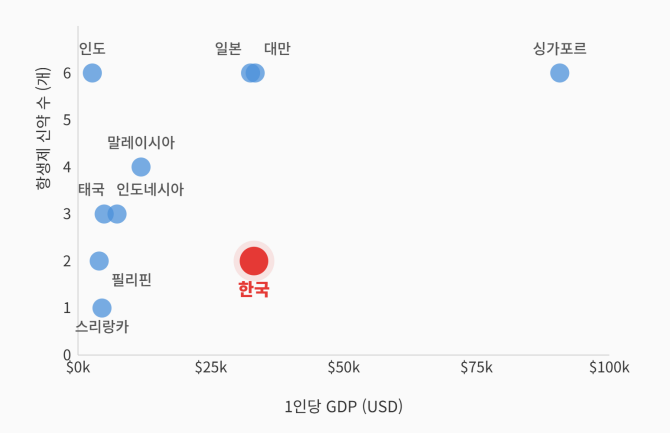
이 가운데 우리나라는 항생제 신약 도입 수준이 특히 낮은 것으로 분석됐다. 경제 규모가 유사한 일본과 대만이 각각 6개의 신약을 사용할 수 있는 반면, 한국은 단 2개에 그쳐 조사 대상국 중 최하위권에 머물렀다. 이는 한국보다 1인당 GDP가 낮은 말레이시아(4개), 인도네시아(3개), 태국(3개)보다도 적은 수치다.
현재 국내에서 사용 가능한 항생제 신약은 세프타지딤·아비박탐과 세프톨로잔·타조박탐으로, 모두 카바페넴 내성 그람음성균 치료에 활용된다. 반면 국내에서 중요한 감염 원인으로 꼽히는 카바페넴 내성 아시네토박터(CRAB)나 메티실린 내성 황색포도알균(MRSA) 등 다른 다제내성균을 겨냥한 신약은 아직 도입되지 않은 상황이다.
연구팀은 이러한 격차의 원인으로 복잡한 허가 절차, 장기화되는 약가 및 급여 협상 구조, 그리고 제약사의 낮은 상업적 유인 등을 지목했다. 이 같은 구조적 장벽이 신약 도입을 지연시키는 주요 요인으로 작용하고 있다는 설명이다.
이에 따라 기존 틀을 넘어선 정책적 접근이 필요하다는 제언도 나왔다.
미국, 영국, 스웨덴 등은 제약사가 초기 판매량에 의존하지 않고도 항생제 공급을 유지할 수 있도록 지원하는 시장 보상 체계를 운영하고 있다. 일본 역시 제약사에 연간 일정 금액을 보장하는 시범 사업을 추진 중이며, 대만은 신약 심사 과정에 보건의료기술평가(HTA)를 적극 통합해 접근성을 높이고 있다.
허경민 교수는 "다제내성균 감염 부담이 높은 아시아 지역에서 항생제 신약 접근성 개선은 환자 치료에 있어 매우 중요한 과제"라며 "이번 연구 결과가 각국의 항생제 도입 정책 개선을 위한 근거 자료로 활용되기를 기대한다"고 말했다.
한편 이번 연구는 다국적 연구 네트워크인 항생제 내성 감시를 위한 아시아 연합(ANSORP) 주도로 진행됐다.
--comment--
첫 번째 댓글을 작성해 보세요.
댓글 바로가기